Tiên lượng chết theo ngày
Ông Bùi Trung Tâm (62 tuổi ở Thanh Sơn, Phú Thọ) bị ung thư đại tràng (UTĐT) đã mổ tại Bệnh viện (BV) Bạch Mai (Hà Nội) 3 năm trước. Cách đây 1 năm ông thấy dấu hiệu bất thường về tiêu hóa như thỉnh thoảng đau bụng, táo bón, tiêu lỏng... nhưng không đi khám mà dùng thuốc Nam. Gần đây, đau bụng nhiều, sờ thấy u ở bụng mới đi khám thì phát hiện UTĐT ngang tái phát gây bán tắc ruột, có dấu hiệu di căn xâm lấn các cơ quan bên cạnh. Sức khoẻ bệnh nhân kém, u lớn, di căn và nguy hiểm nhất dấu hiệu tắc ruột nếu không phẫu thuật ngay, tắc ruột có thể gây tử vong bất kỳ lúc nào và tiên lượng sống sẽ không quá 1 tháng.
ThS Nguyễn Văn Thư, Giám đốc Trung tâm Ung bướu, BV Đa khoa Phú Thọ cho biết, dù đã xác định trước đây là một ca mổ phức tạp, khối u lớn, hơn nữa bệnh nhân đã từng phẫu thuật nên dính nhiều, sức khoẻ yếu... sẽ càng khó khăn hơn nhưng khi mở ra thì thật kinh sợ: Khối u đã xâm lấn từ đại tràng sang khối tá tụy. Để cứu người bệnh, ngoài việc cắt 1/2 đại tràng tái phát, kíp phẫu thuật tiếp tục phải cắt 1/3 dạ dày, cắt đầu tụy, cắt tá tràng, cắt ống mật chủ, vét hạch, sau đó nối dạ dày với ruột, mật ruột và ruột... Đây là ca mổ vô cùng phức tạp và khó khăn ngay cả với tuyến trung ương, chứ đừng nói tới tuyến tỉnh, nếu không có chuyển giao công nghệ chắc chắn sẽ không thực hiện được. Sau 4,5 giờ, ca mổ thành công, sau 5 ngày bệnh nhân ăn uống được, 12 ngày ra viện. Sức khoẻ được cải thiện rõ rệt, sau 3 tháng tăng 5 cân, hiện tại bệnh nhân khoẻ mạnh, đáp ứng tốt với điều trị hóa chất.
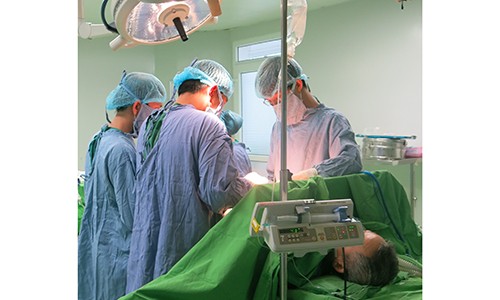 |
| Phẫu thuật cho bệnh nhân để cắt bỏ khối u đại tràng di căn 4 cơ quan. |
ThS Nguyễn Văn Thư cho hay, UTĐT là một bệnh lý hay gặp ở Việt Nam, đứng hàng thứ hai sau ung thư dạ dày trong ung thư (UT) đường tiêu hoá. Bệnh có thể phát sinh trên tổn thường của các bệnh gồm: Lỵ, amíp, lao, giang mai, thương hàn và các bệnh lý khác của đại tràng như polyp đại tràng, viêm loét đại tràng... UTĐT phát triển từ nông đến sâu và ra 2 phía trên và dưới của đại tràng và thâm nhiễm vào các cơ quan lân cận như thận, niệu quản, tá tràng, dính vào các quai ruột, túi mật, tuỵ, lách, dạ dày, bàng quang... Thậm chí di căn theo đường bạch huyết và máu đến các cơ quan lân cận hoặc xa như xương, gan, não...
Điều trị toàn diện với chi phí thấp
ThS Nguyễn Huy Ngọc, Giám đốc BV Đa khoa Phú Thọ cho biết, trước đây khi chưa được chuyển giao kỹ thuật từ BV K T.Ư, tỷ lệ chuyển tuyến với bệnh nhân UT chiếm 60 – 70%. 3 năm nay triển khai BV vệ tinh với hàng trăm kỹ thuật được chuyển giao thông qua các khóa đào tạo các bác sĩ BV Đa khoa Phú Thọ xuống BV K học và các bác sĩ BV K lên hướng dẫn trực tiếp, tỷ lệ chuyển viện giảm còn 1 - 2%. Trung tâm Ung bướu đã thực hiện điều trị toàn diện cả 4 phương pháp cơ bản trong ung thư gồm: Phẫu thuật, xạ trị, hóa trị và chăm sóc giảm nhẹ với tất cả các loại ung thư. Nhiều trường hợp bệnh nặng, phức tạp đã được điều trị thành công với kỹ thuật cao góp phần rất lớn giảm quá tải cho tuyến trung ương, đặc biệt là giảm chi phí nằm viện, đi lại, chi phí điều trị... cho bệnh nhân và gia đình.
ThS Nguyễn Văn Thư nhấn mạnh, UTĐT tiến triển chậm và di căn muộn hơn so với các loại ung thư khác. Nếu phát hiện và mổ sớm khi ung thư chưa đến lớp thanh mạc thì tỷ lệ sống trên 5 năm tới 80% - 90%. Ở Việt Nam bệnh nhân thường đến rất muộn, nên tỷ lệ sống trên 5 năm chỉ đạt 40 – 60%, đó là chưa kể nhiều trường hợp phát hiện ra bệnh ở giai đoạn sớm nếu phẫu thuật ngay thì sẽ khỏi nhưng quan điểm ung thư sợ đụng dao kéo và điều trị bằng thuốc Nam dẫn đến bỏ qua giai đoạn điều trị tốt, đến khi u lớn, di căn, hoặc tắc ruột mới nhập viện thì tiên lượng xấu. Vì vậy, nếu người bệnh có biểu hiện như món rặn, đau quặn bụng, đại tiện phân nhầy mũi, trướng bụng, táo bón... thì nên đi khám và điều trị sớm, tránh tình trạng bệnh nặng khó khăn trong điều trị và dễ tắc ruột, tử vong.
Mời quý độc giả xem video Tai biến y khoa (nguồn VTV):