Siêu âm ngoài việc theo dõi sự phát triển của thai nhi qua các thời kỳ còn giúp phát hiện ra những dị tật bất thường của bé ở thời điểm 12-13 tuần, 22 tuần và 32 tuần của thai kỳ. Thời điểm thai 12-13 tuần 6 ngày siêu âm độ mờ da gáy nhằm tầm soát ban đầu xem thai nhi có gặp các bất thường nào về nhiễm sắc thể hay mắc hội chứng Down hay không. Trường hợp thai có độ mờ da gáy gần giá trị ngưỡng 3mm, double test sẽ giúp đánh giá chính xác hơn nguy cơ hội chứng Down. Khi thai nhi bước vào tuần thứ 22 siêu âm sẽ xác định loại trừ các dị tật như: dị tật về đầu, mặt, ống thần kinh: sứt môi, hở hàm ếch, não úng thủy, không phân chia não trước, thoát vị màng não tủy,…; dị tật về tim, phổi, lồng ngực: thông liên thất, đảo gốc động mạch, giãn gốc động mạch chủ, hẹp eo động mạch chủ, tim to, tràn dịch màng ngoài tim, phổi biệt lập, bệnh phổi tuyến nang, tràn dịch màng phổi, hẹp lồng ngực. Siêu âm vào tuần 30-32 sẽ giúp phát hiện các dị tật xuất hiện muộn như thoát vị cơ hoành thứ phát, não úng thủy thứ phát, giãn hố sau thứ phát… Lấy máu để làm xét nghiệm double test nhằm kết hợp với siêu âm hình thái và siêu âm đo độ mờ da gáy (khoảng sáng dưới da gáy) giúp các bác sĩ chẩn đoán thai nhi có dị tật, dị dạng hay không. Đây là một kỹ thuật không xâm hại, không gây nguy hiểm nào cho bà mẹ và thai nhi nhưng rất có ý nghĩa. Thường làm trong giai đoạn thai 11-13 tuần 6 ngày. Double test giúp phát hiện: Hội chứng Down (Trisomy 21), hội chứng Edwards (Trisomy 18) là một tình trạng có 3 nhiễm sắc thể 18, hội chứng Patau (Trisomy 13) là một hội chứng gây ra do có 3 nhiễm sắc thể 13. Hội chứng Patau ảnh hưởng nặng nề đến nhiều cơ quan trong cơ thể như thần kinh, mắt, tim, thận,… Chọc dò ối thường được thực hiện vào tuần thứ 16-18 của thai kỳ. Chọc dò ối có thể giúp phát hiện ra được các trường lợp bất thường về bộ NST như: Ba nhiễm sác thể 21 gây bệnh Down, 3 NST 13 hoặc 18 gây đa dị tật... Chọc dò ối thường được chỉ định thực hiện khi siêu âm độ mờ da gáy của bé từ 3mm trở lên và kết quả Double test hoặc Triple test là dương tính. Tuy nhiên, dù độ chính xác ở chọc dò ối khá cao, khoảng 99,4%, nhưng đây là 1 xét nghiệm xâm lấn nên có thể ảnh hưởng đến mẹ và thai nhi. Theo thống kê, nguy cơ sẩy thai từ phương pháp này là khoảng 1/200 và có khoảng 1% bé sẽ bị khó thở sau khi chọc ối. Ngoài ra, một số thai phụ cũng cảm thấy đau nhức trong 1-2 giờ sau khi thực hiện thủ thuật này, khoảng 1-2 % chị em bị rò rỉ máu hoặc nước ối ở âm đạo… Sinh thiết nhau thai có thể dùng để chẩn đoán thai nhi bị hội chứng Down, có bất thường về huyết sắc tố, bị bệnh hồng cầu liềm, bệnh thiếu máu vùng biển, bệnh do bất thường gien như xơ nang, bệnh ưa chảy máu, chứng co giật Huntington và teo cơ… Sinh thiết nhau thai được tiến hành dưới sự trợ giúp của siêu âm, thường giữa tuần 10-12 của thai kỳ trước khi túi ối đầy nước và có thể dùng 2 đường: xuyên qua tử cung hoặc qua thành bụng. Rủi ro hàng đầu của lấy mẫu màng nhau là sẩy thai, với tỷ lệ 1/500.Chọc dò cuống rốn (lấy mẫu tĩnh mạch rốn): Dưới sự hướng dẫn của siêu âm, 1 đầu kim tiêm được đưa qua vách bụng và tử cung để vào mạch máu trong dây rốn, khoảng 1cm từ chỗ lá nhau. Nhờ phương pháp này một lượng máu nhỏ được lấy ra để xét nghiệm và cho kết quả chẩn đoán trong các trường hợp nghi ngờ thai nhi bị thiếu máu, bị nhiễm bệnh sởi, toxoplasma, mụn rộp hoặc chậm phát triển. Nguy cơ xảy ra cho thai nhi khi thực hiện phương pháp này khá cao, từ 1-2%.

Siêu âm ngoài việc theo dõi sự phát triển của thai nhi qua các thời kỳ còn giúp phát hiện ra những dị tật bất thường của bé ở thời điểm 12-13 tuần, 22 tuần và 32 tuần của thai kỳ.
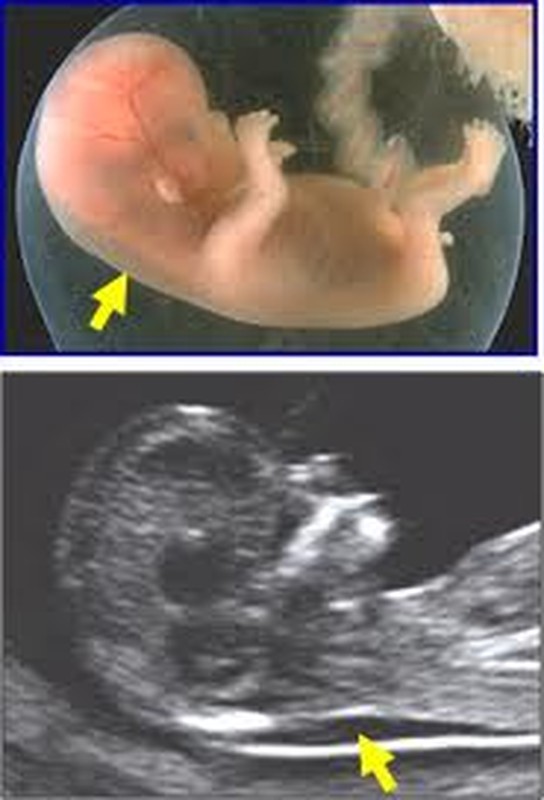
Thời điểm thai 12-13 tuần 6 ngày siêu âm độ mờ da gáy nhằm tầm soát ban đầu xem thai nhi có gặp các bất thường nào về nhiễm sắc thể hay mắc hội chứng Down hay không. Trường hợp thai có độ mờ da gáy gần giá trị ngưỡng 3mm, double test sẽ giúp đánh giá chính xác hơn nguy cơ hội chứng Down.

Khi thai nhi bước vào tuần thứ 22 siêu âm sẽ xác định loại trừ các dị tật như: dị tật về đầu, mặt, ống thần kinh: sứt môi, hở hàm ếch, não úng thủy, không phân chia não trước, thoát vị màng não tủy,…; dị tật về tim, phổi, lồng ngực: thông liên thất, đảo gốc động mạch, giãn gốc động mạch chủ, hẹp eo động mạch chủ, tim to, tràn dịch màng ngoài tim, phổi biệt lập, bệnh phổi tuyến nang, tràn dịch màng phổi, hẹp lồng ngực.
Siêu âm vào tuần 30-32 sẽ giúp phát hiện các dị tật xuất hiện muộn như thoát vị cơ hoành thứ phát, não úng thủy thứ phát, giãn hố sau thứ phát…
Lấy máu để làm xét nghiệm double test nhằm kết hợp với siêu âm hình thái và siêu âm đo độ mờ da gáy (khoảng sáng dưới da gáy) giúp các bác sĩ chẩn đoán thai nhi có dị tật, dị dạng hay không. Đây là một kỹ thuật không xâm hại, không gây nguy hiểm nào cho bà mẹ và thai nhi nhưng rất có ý nghĩa. Thường làm trong giai đoạn thai 11-13 tuần 6 ngày.

Double test giúp phát hiện: Hội chứng Down (Trisomy 21), hội chứng Edwards (Trisomy 18) là một tình trạng có 3 nhiễm sắc thể 18, hội chứng Patau (Trisomy 13) là một hội chứng gây ra do có 3 nhiễm sắc thể 13. Hội chứng Patau ảnh hưởng nặng nề đến nhiều cơ quan trong cơ thể như thần kinh, mắt, tim, thận,…

Chọc dò ối thường được thực hiện vào tuần thứ 16-18 của thai kỳ. Chọc dò ối có thể giúp phát hiện ra được các trường lợp bất thường về bộ NST như: Ba nhiễm sác thể 21 gây bệnh Down, 3 NST 13 hoặc 18 gây đa dị tật...

Chọc dò ối thường được chỉ định thực hiện khi siêu âm độ mờ da gáy của bé từ 3mm trở lên và kết quả Double test hoặc Triple test là dương tính.

Tuy nhiên, dù độ chính xác ở chọc dò ối khá cao, khoảng 99,4%, nhưng đây là 1 xét nghiệm xâm lấn nên có thể ảnh hưởng đến mẹ và thai nhi. Theo thống kê, nguy cơ sẩy thai từ phương pháp này là khoảng 1/200 và có khoảng 1% bé sẽ bị khó thở sau khi chọc ối. Ngoài ra, một số thai phụ cũng cảm thấy đau nhức trong 1-2 giờ sau khi thực hiện thủ thuật này, khoảng 1-2 % chị em bị rò rỉ máu hoặc nước ối ở âm đạo…
_GVLQ.jpg)
Sinh thiết nhau thai có thể dùng để chẩn đoán thai nhi bị hội chứng Down, có bất thường về huyết sắc tố, bị bệnh hồng cầu liềm, bệnh thiếu máu vùng biển, bệnh do bất thường gien như xơ nang, bệnh ưa chảy máu, chứng co giật Huntington và teo cơ…

Sinh thiết nhau thai được tiến hành dưới sự trợ giúp của siêu âm, thường giữa tuần 10-12 của thai kỳ trước khi túi ối đầy nước và có thể dùng 2 đường: xuyên qua tử cung hoặc qua thành bụng. Rủi ro hàng đầu của lấy mẫu màng nhau là sẩy thai, với tỷ lệ 1/500.
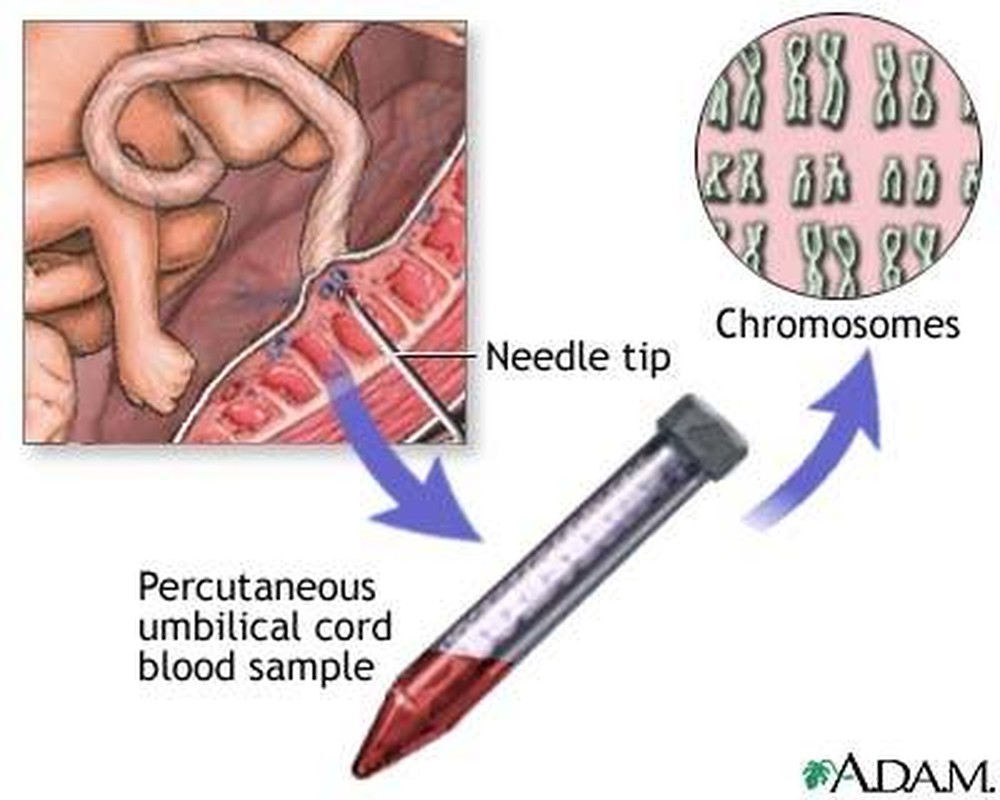
Chọc dò cuống rốn (lấy mẫu tĩnh mạch rốn): Dưới sự hướng dẫn của siêu âm, 1 đầu kim tiêm được đưa qua vách bụng và tử cung để vào mạch máu trong dây rốn, khoảng 1cm từ chỗ lá nhau.

Nhờ phương pháp này một lượng máu nhỏ được lấy ra để xét nghiệm và cho kết quả chẩn đoán trong các trường hợp nghi ngờ thai nhi bị thiếu máu, bị nhiễm bệnh sởi, toxoplasma, mụn rộp hoặc chậm phát triển. Nguy cơ xảy ra cho thai nhi khi thực hiện phương pháp này khá cao, từ 1-2%.