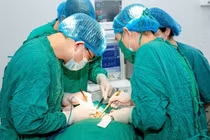
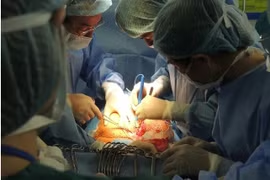
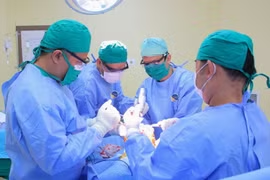
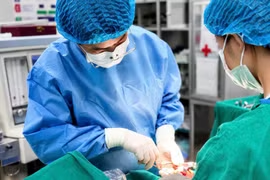
Bệnh viện Nhân dân Gia Định vừa cắt toàn bộ dạ dày bằng nội soi cứu sống người bệnh ung thư dạ dày, suy dinh dưỡng nặng, bệnh nền tim mạch phức tạp.
Người bệnh là bà N.T.D. (sinh năm 1959, ngụ ở thôn Mỹ Khê, đặc khu Phú Quý, tỉnh Lâm Đồng), nhập Khoa Cấp cứu Hồi sức, Bệnh viện Nhân dân Gia Định cơ sở 2 (Chi nhánh Sài Gòn) vào ngày 28/1/2026 trong tình trạng sốc mất máu, xuất huyết tiêu hóa mức độ nặng.
Theo anh H.T.T., cháu ngoại của bà D., khoảng 1 tuần trước khi nhập viện, bà không ăn uống được, tụt huyết áp nên được người nhà đưa đến 1 bệnh viện ở tỉnh Lâm Đồng điều trị, sau đó chuyển vào TP HCM và cuối cùng chuyển đến Bệnh viện Nhân dân Gia Định cơ sở 2 (Chi nhánh Sài Gòn).
Tại đây, qua nội soi tiêu hóa, các bác sĩ ghi nhận ổ loét vùng thân vị dạ dày, nguy cơ tái xuất huyết cao trên nền tổn thương nhiễm cứng toàn bộ dạ dày nghi ung thư, không thể cầm máu qua nội soi.
Người bệnh có nhiều bệnh lý nền nặng kèm theo như: tăng huyết áp, rung nhĩ, suy tim, hẹp van 2 lá nặng, thiếu máu nặng và rối loạn điện giải mức độ nặng. Tình trạng dinh dưỡng rất kém với albumin máu chỉ 23 g/L, làm gia tăng đáng kể nguy cơ biến chứng trong và sau phẫu thuật.
Trước tình huống phức tạp, theo chỉ đạo của PGS.TS.BS Mai Phan Tường Anh, Phó giám đốc Bệnh viện Nhân dân Gia Định, người bệnh được hội chẩn liên chuyên khoa gồm: Ngoại Tổng hợp, Gây mê hồi sức, Tim mạch và Dinh dưỡng tiết chế.
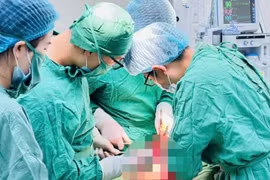
Sau 1 ngày tích cực tối ưu hóa toàn trạng, kiểm soát tim mạch và nâng đỡ dinh dưỡng, ê-kíp thống nhất chỉ định phẫu thuật bán khẩn nhằm xử trí nguồn xuất huyết và loại bỏ tổn thương nghi ung thư.
Ca phẫu thuật do ê-kíp phẫu thuật viên gồm BS.CKII Chung Hoàng Phương, BS.CKI Nguyễn Văn Cao và BS.CKI Nguyễn Phú Nhiên thực hiện.
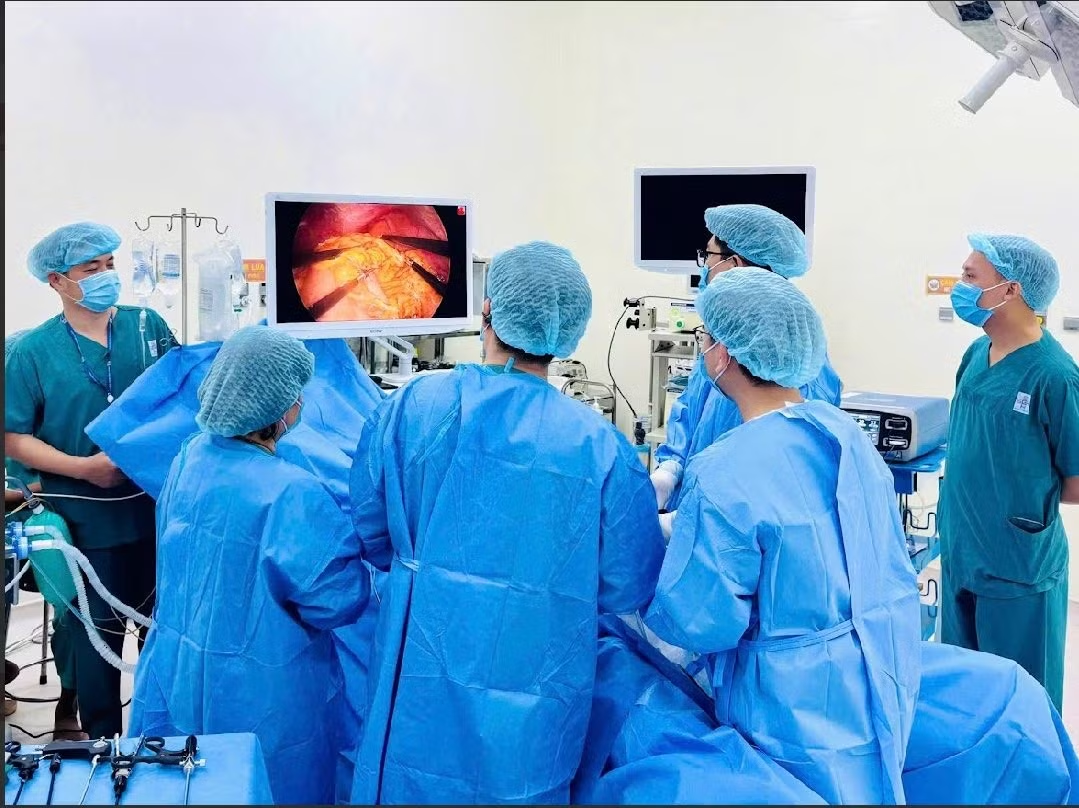
Theo các bác sĩ, với những trường hợp có nhiều bệnh nền tim mạch nặng kèm suy dinh dưỡng nặng như người bệnh này, tỷ lệ biến chứng và tử vong chu phẫu trong y văn có thể trên 50%, đòi hỏi đánh giá nguy cơ rất chặt chẽ và chuẩn bị trước mổ cực kỳ kỹ lưỡng.
Việc lựa chọn kỹ thuật nội soi hỗ trợ giúp giảm sang chấn, hạn chế mất máu và hỗ trợ hồi phục sớm hơn so với mổ mở ở nhóm người bệnh nguy cơ cao.
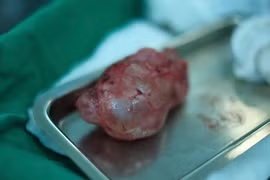
Kết quả đánh giá bệnh phẩm sau mổ ghi nhận sang thương loét lớn tại thân vị dạ dày, kích thước khoảng 10cm x 10cm, toàn bộ dạ dày nhiễm cứng, phù hợp với tổn thương ác tính. Giai đoạn hậu phẫu đòi hỏi theo dõi sát do phải cân bằng giữa nguy cơ huyết khối từ bệnh lý tim mạch và nguy cơ chảy máu sau mổ, đồng thời tối ưu dinh dưỡng nhằm hạn chế tối đa nguy cơ xì rò tiêu hóa.
Đến ngày hậu phẫu thứ 4, người bệnh xuất hiện xuất huyết tiêu hóa mức độ nhẹ liên quan đến điều trị kháng đông. Ê-kíp đã kịp thời ngưng thuốc, truyền máu và điều chỉnh phác đồ, sau đó tình trạng người bệnh ổn định dần.

Sau 10 ngày điều trị hậu phẫu, người bệnh hồi phục tốt , ăn uống thích nghi, sinh hiệu ổn định và sắp được xuất viện. Theo BS.CKI Nguyễn Văn Cao, Khoa Ngoại Tổng hợp, Bệnh viện Nhân dân Gia Định cơ sở 2 (Chi nhánh Sài Gòn), các trường hợp xuất huyết tiêu hóa trên nền ung thư dạ dày kèm nhiều bệnh lý tim mạch và suy dinh dưỡng có nguy cơ biến chứng và tử vong chu phẫu rất cao. Sự phối hợp đa chuyên khoa, tối ưu hóa trước mổ và theo dõi sát sau mổ là yếu tố then chốt giúp cải thiện kết quả điều trị.
Sau phẫu thuật cắt toàn bộ dạ dày, người bệnh được nối ruột non vào thực quản, do đó có nguy cơ thiếu vitamin B12 nhưng sẽ dần thích nghi để tiêu hóa thức ăn. Trong thời gian tới, bà D. sẽ tiếp tục được điều trị hóa trị theo phác đồ phù hợp.
Qua trường hợp này, các bác sĩ khuyến cáo người dân cần chủ động tầm soát ung thư sớm nhằm phát hiện, điều trị kịp thời, nâng cao hiệu quả điều trị và chất lượng sống.