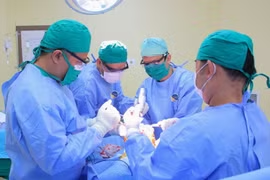
Bệnh viện Đại học Nam Cần Thơ vừa phẫu thuật điều trị thành công bệnh lý do đại tràng sigma – bàng quang phức tạp cho người bệnh 54 tuổi khổ sở vì tiểu ra phân.
2 giai đoạn phẫu thuật nguy hiểm
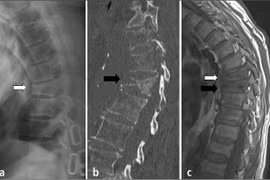
Rò đại tràng - bàng quang là một trong những biến chứng ngoại khoa phức tạp, việc chẩn đoán không khó, nhưng điều trị là một vấn đề khá khó khăn. Bệnh có thể do những tổn thương các tạng trong ổ bụng tiến triển theo hướng: Bệnh lý nguyên phát từ đại tràng dần dần “xâm lấn” sang bàng quang (ví dụ: do viêm túi thừa, ung thư…) hay theo hướng từ bàng quang “xâm lấn” qua đại tràng (hiếm hơn); hoặc xảy ra sau can thiệp vùng bụng – chậu hoặc sau chấn thương…
Rò đại tràng - bàng quang làm cho bệnh nhân rất “khổ sở”, do việc phân từ đại tràng đi vào bàng quang gây viêm nhiễm kéo dài… người bệnh “cảm nhận” tiểu ra dịch phân có thể kèm “hơi”… ảnh hưởng nghiêm trọng đến chất lượng cuộc sống.
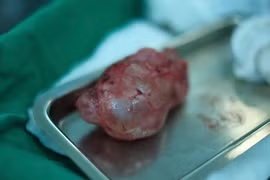
Tại Bệnh viện Đại học Nam Cần Thơ, các bác sĩ khoa Ngoại tổng hợp và Tạo hình thẩm mỹ vừa xử trí thành công thêm một trường hợp Rò đại tràng sigma - bàng quang phức tạp.
Trường hợp của Bệnh nhân L.M.H (54 tuổi) nhập viện với chẩn đoán rò đại tràng sigma - bàng quang. Trước khi nhập viện, bệnh nhân đã trải qua giai đoạn đau bụng hông trái, tiểu ra hơi, có phân trong nước tiểu kèm sốt kéo dài khoảng 10 ngày, phản ánh diễn tiến viêm nhiễm ngày càng nặng và phức tạp. Khai thác tiền sử ghi nhận bệnh nhân có lao phổi đã điều trị và từng phẫu thuật cắt ruột thừa cách đây khoảng 20 năm.
Kết quả chụp MSCT cản quang bụng - chậu cho thấy: đại tràng có nhiều túi thừa, đồng thời xuất hiện đường rò giữa đại tràng sigma và bàng quang, kèm theo khí trong bàng quang. Sau khi hội chẩn ê-kíp phẫu thuật đã lựa chọn phẫu thuật can thiệp hai giai đoạn thay vì mổ triệt để ngay từ đầu, nhằm kiểm soát nhiễm trùng và giảm nguy cơ gây thêm tổn thương.
Giai đoạn 1 gồm phẫu thuật nội soi bóc tách, cắt đoạn đại tràng sigma tổn thương nối tận-tận bằng stapler (máy khâu nối) + khâu bàng quang + mở thông hồi tràng.
Giai đoạn 2 phẫu thuật sau giai đoạn 1 khoảng 2 tuần và đóng lại lỗ mở thông hồi tràng.
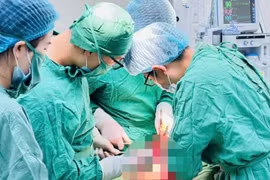
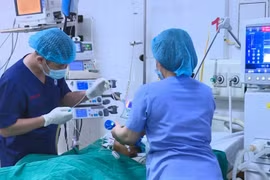
Ca phẫu thuật do ê-kíp Khoa Ngoại Tổng hợp thực hiện, gồm ThS.BS.CKII. Trần Hiếu Nhân – Trưởng khoa Ngoại Tổng hợp, BS.CKI Nguyễn Hà Đăng Khoa, ThS.BS.CKI. Nguyễn Thành Phúc, phối hợp chặt chẽ của Khoa Gây mê Hồi sức. Ở giai đoạn đầu, ê-kíp tiến hành phẫu thuật nội soi cắt đoạn đại tràng.
Mục tiêu trọng tâm là ổn định tình trạng nhiễm trùng, dẫn lưu mủ, giải áp bàng quang để hạn chế sự rò rỉ nước tiểu lan rộng, đồng thời bảo tồn tối đa các cấu trúc quan trọng. Đường rò được đánh giá chính xác qua hình ảnh học và nội soi, đoạn ruột tổn thương được xử lý cẩn thận để tạo điều kiện tốt khi nối lại, hạn chế tối đa biến chứng.
Sau khi kiểm tra miệng nối đại tràng an toàn, các bác sĩ mở thông hồi tràng đưa ra ngoài ổ bụng vùng 1/4 dưới bên phải.
Khi tình trạng viêm đã được kiểm soát, miệng nối an toàn và chỗ khâu bàng quang an toàn (ngày hậu phẫu thứ 12), các bác sĩ tiến hành giai đoạn hai với: đóng lỗ mở hồi tràng và lập lại lưu thông hoàn toàn cho bệnh nhân.
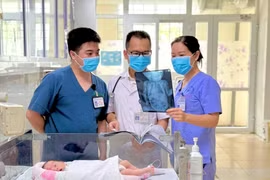
Sau 2 giai đoạn phẫu thuật, hiện bệnh nhân sức khỏe tốt, đại tiện và tiểu tiện tốt, không còn đau bụng như trước.
Không chỉ đau đớn mà còn ảnh hưởng nghiêm trọng chất lượng sống
ThS.BS.CKII. Trần Hiếu Nhân, Trưởng khoa Ngoại tổng hợp và Tạo hình Thẩm mỹ – Bệnh viện Đại học Nam Cần Thơ cho biết: "Điều trị rò đại tràng - bàng quang luôn là thách thức, vì tình trạng “dính”, nhiễm trùng, “khó lành” nếu can thiệp không đúng thời điểm.
Việc chia làm hai giai đoạn không chỉ giúp chúng tôi giảm thiểu nguy cơ biến chứng nặng xảy ra cho bệnh nhân, mà còn tạo điều kiện tốt nhất để vùng tổn thương ở đại tràng và bàng quang có thời gian “lành” lại. Điều quan trọng nhất là đảm bảo an toàn, mang lại chất lượng sống tốt nhất cho người bệnh".
ThS.BS.CKII Trần Hiếu Nhân, Trưởng khoa Ngoại tổng hợp & Tạo hình Thẩm mỹ Bệnh viện Đại học Nam Cần Thơ khuyến cáo: Rò đại tràng – bàng quang là bệnh lý phức tạp, dễ gây nhiễm trùng kéo dài và ảnh hưởng nghiêm trọng đến chất lượng sống nếu không được chẩn đoán và xử trí đúng thời điểm.
Bác sĩ khuyến cáo người dân cần:
Không chủ quan với các dấu hiệu bất thường như: tiểu ra hơi, tiểu đục có mùi hôi, có cặn giống thức ăn, đau bụng kéo dài hoặc sốt tái diễn.
Thăm khám sớm tại cơ sở y tế có chuyên khoa ngoại tiêu hóa khi xuất hiện triệu chứng nghi ngờ để được chẩn đoán chính xác bằng hình ảnh học.
Tuân thủ điều trị và tái khám đúng hẹn, đặc biệt trong các trường hợp có viêm túi thừa, tiền căn phẫu thuật bụng – chậu hoặc nhiễm trùng tái phát.
Không tự ý điều trị, tránh để tình trạng viêm lan rộng gây khó khăn cho phẫu thuật và tăng nguy cơ biến chứng.
Bác sĩ cũng nhấn mạnh: Điều trị đúng thời điểm và đúng chiến lược là yếu tố quyết định giúp kiểm soát nhiễm trùng, bảo tồn cấu trúc quan trọng và mang lại chất lượng sống tốt hơn cho người bệnh.