Một cặp vợ chồng trẻ đến khám mong con tại Trung tâm Hỗ trợ sinh sản Bạch Mai. Dù còn rất trẻ (vợ 19 tuổi, chồng 27 tuổi), nhưng hành trình thai nghén của cặp đôi lại đầy phức tạp với 3 lần thai lưu liên tiếp ở các thời điểm: 8 tuần, 16 tuần và 1 lần không rõ tuổi thai. Cả 3 lần đều phải can thiệp hút thai lưu.
Mong muốn lớn nhất của hai vợ chồng là sớm được thực hiện bơm tinh trùng vào buồng tử cung (IUI) để có thai. Tuy nhiên, qua thăm khám, các bác sĩ nhận thấy:
Việc có thai không phải là vấn đề khó khăn nhất.
Vấn đề cốt lõi là thai lưu nhiều lần liên tiếp nhưng chưa tìm được nguyên nhân.
Vì vậy, tìm nguyên nhân thai lưu liên tiếp mới là bước quan trọng nhất trước khi tiếp tục bất kỳ can thiệp hỗ trợ sinh sản nào.
Bác sĩ chỉ định cho vợ được siêu âm tử cung – phần phụ, làm các xét nghiệm máu bao gồm nhiễm sắc thể đồ, hội chứng Antiphospholipid, xét nghiệm công thức máu, xét nghiệm chức năng tuyến giáp.
Chồng được làm xét nghiệm về nhiễm sắc thể đồ, công thức máu. Tuy nhiên, do điều kiện kinh tế nên 2 vợ chồng quyết định khám cho vợ trước.

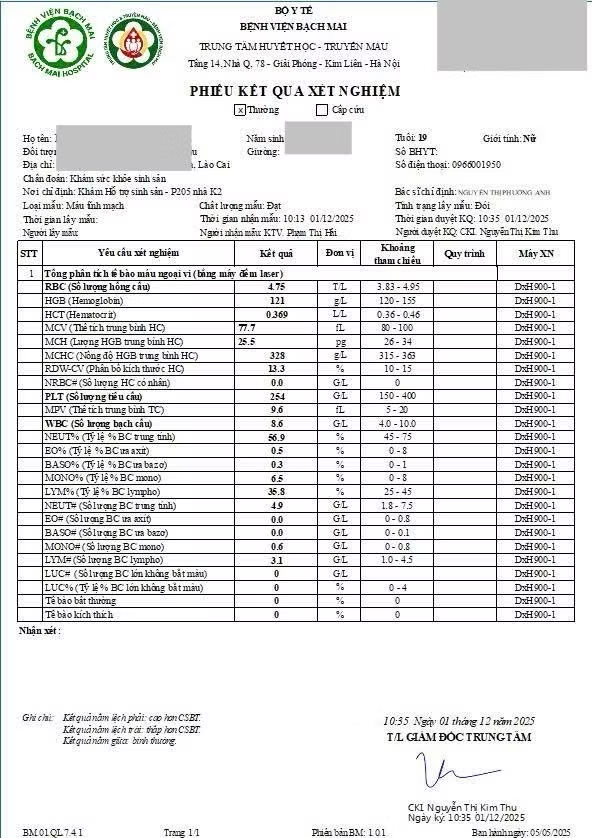
Sau khi có kết quả thăm khám của người vợ, bác sĩ nhận thấy:
Bất thường nhiễm sắc thể: Kết quả nhiễm sắc thể đồ: 46,XX,t(6;21)(p22;q22); Đây là chuyển đoạn nhiễm sắc thể cân bằng giữa nhiễm sắc thể số 6 và 21. Người mang chuyển đoạn cân bằng vẫn hoàn toàn khỏe mạnh, không có biểu hiện bệnh lý rõ ràng.
Tuy nhiên, khi mang thai, quá trình tạo giao tử có thể sinh ra phôi mang bất thường nhiễm sắc thể, dẫn tới sảy thai sớm, thai lưu, khó có thai hoặc thất bại khi điều trị hỗ trợ sinh sản.
Huyết học: Hồng cầu nhỏ nhược sắc → nghi ngờ mang gen Thalassemia. Đây là vấn đề cần đặc biệt lưu ý do đặc điểm địa dư (hai vợ chồng quê Lào Cai – vùng có tỷ lệ mang gen Thalassemia cao).

Siêu âm tử cung – phần phụ: Niêm mạc tử cung không đồng nhất; Có hình ảnh giảm âm kích thước 6,9 × 4,2 mm, theo dõi polyp buồng tử cung; Với tiền sử 3 lần thai lưu có can thiệp buồng tử cung, bệnh nhân còn có nguy cơ: dính buồng tử cung, viêm niêm mạc tử cung mạn tính
Sau khi đánh giá toàn diện, Trung tâm Hỗ trợ sinh sản Bạch Mai xây dựng kế hoạch cho hai vợ chồng bao gồm:
Thăm khám và xét nghiệm cho người chồng: Nhiễm sắc thể đồ; Công thức máu.
Tư vấn di truyền chuyên sâu cho cả hai vợ chồng: Tư vấn nguy cơ tạo phôi mang bất thường nhiễm sắc thể.
Giải thích sự cần thiết của thụ tinh trong ống nghiệm kết hợp sàng lọc tiền làm tổ (PGT-SR) nhằm: Lựa chọn phôi có bộ nhiễm sắc thể bình thường nhằm: tăng khả năng có thai, giảm nguy cơ sảy thai, thai lưu, hướng tới mục tiêu sinh con khỏe mạnh.
Tư vấn sàng lọc Thalassemia cho người chồng. Trường hợp cả hai cùng mang gen Thalassemia, PGT-M sẽ là một giải pháp có thể được lựa chọn để tránh nguy cơ sinh con mắc Thalassemia thể nặng.
Đánh giá buồng tử cung chuyên sâu: Siêu âm bơm nước buồng tử cung; Nhằm chẩn đoán chính xác polyp buồng tử cung, dính buồng tử cung…
“Nếu bạn từng sảy thai từ 2 lần trở lên, đừng chỉ nghĩ đó là “kém may mắn”. Tìm đúng nguyên nhân chính là chìa khóa để có một thai kỳ an toàn trong tương lai”, các bác sĩ Trung tâm Hỗ trợ sinh sản Bạch Mai khuyên.