Hiểu về insulin để sử dụng đúng
BS Lê Thị Cúc, Khoa A1A, Bệnh viện Trung ương Quân đội 108 cho biết. Insulin là thuốc tiêm điều trị đái tháo đường. Hiện nay có rất nhiều loại insulin với cách sử dụng khác nhau. Nếu người bệnh không nắm rõ dẫn tới sử dụng sai, dễ gây ra tai biến nguy hiểm như hạ đường huyết hoặc không kiểm soát được đường huyết...
Insulin là một hormon có tác dụng làm giảm đường huyết do tế bào bêta của tuyến tụy tiết ra. Insulin được tiết ra liên tục suốt 24 giờ trong ngày và phụ thuộc vào mức đường huyết của cơ thể: Đường huyết tăng sẽ kích thích tụy sản xuất và bài tiết insulin.
Các nghiên cứu đều cho thấy tăng tiết insulin nhiều sau các bữa ăn.
Khi bệnh nhân mắc đái tháo đường (ĐTĐ) phụ thuộc insulin, nghĩa là phải tiêm insulin bổ sung mỗi ngày, điều quan trọng là bệnh nhân cần biết tính một đơn vị insulin để điều chỉnh lượng bột đường trong bữa ăn.
Chúng ta đều nhìn thấy trên vỏ lọ thuốc insulin thường có ký hiệu số lượng/nồng độ insulin là IU (international unit). Đây là đơn vị quốc tế chuẩn hóa, theo đó, 1 IU insulin thường làm giảm được 10-15g đường ăn vào.
Theo BS Lê Thị Cúc, dựa vào nguồn gốc insulin được chia làm 3 loại:
Insulin có nguồn gốc động vật (insulin lợn, insulin bò) được chiết xuất từ tụy, lợn, bò. Nhược điểm của loại insulin này là hay gây dị ứng. Hiệu quả hạ đường huyết không bằng insulin người nên đã không được sản xuất và ngừng sử dụng ở nhiều nước trên thế giới.
Insulin “người” được sản xuất bằng công nghệ sinh học cao cấp như insulin actrapid, insulatard, insunova R... Ưu điểm của loại insulin này là ít gây dị ứng, hiệu quả hạ đường huyết tốt, thường dùng trước khi ăn, nhưng có nhược điểm giá thành đắt.
Các đồng phân insulin (insulin analog) như: Glargin (lantus), lispro, aspart. Ưu điểm là ít gây dị ứng, hiệu quả hạ đường huyết tốt, phù hợp với sinh lý, có thể dùng trước bữa ăn hoặc làm insulin nền. Nhưng cũng như insulin “người”, nó có giá thành khá đắt.
Dựa vào thời gian tác dụng insulin được chia thành:
Insulin tác dụng rất nhanh là đồng phân insulin (lispro, aspart...) tác dụng sau tiêm dưới da 5 -10 phút, đỉnh tác dụng 1 giờ và hết tác dụng sau 3-4 giờ, thường được sử dụng trước các bữa ăn.
Insulin tác dụng nhanh (actrapid, scilin R, insunova R) có màu trong, dùng để tiêm dưới da hoặc truyền tĩnh mạch. Nếu được tiêm dưới da, insulin này bắt đầu có tác dụng sau 30 phút, đỉnh tác dụng sau 2 giờ và kéo dài 4-6 giờ.
Insulin tác dụng nhanh có ưu điểm thời gian tác dụng ngắn và mạnh để làm giảm đường huyết sau ăn. Nhược điểm là thời gian tác dụng ngắn nên phải tiêm nhiều mũi trong ngày.
Insulin bán chậm (NPH, Lente) ở dạng nhũ dịch, chỉ tiêm dưới da. Sau tiêm 1 giờ insulin bắt đầu có tác dụng, đạt đỉnh tác dụng sau 8 - 10 giờ và tác dụng kéo dài 12 - 20 giờ.
Insulin pha trộn sẵn (mixtard, scilin M 30/70) là loại insulin trộn lẫn giữa 2 loại insulin tác dụng nhanh và insulin tác dụng trung gian theo một tỷ lệ nhất định. Loại trộn sẵn có ưu điểm cùng lúc có 2 tác dụng ngay làm giảm đường huyết sau ăn do insulin tác dụng nhanh và tác dụng kéo dài do insulin tác dụng trung gian đảm nhận.
Insulin tác dụng kéo dài như: Insulin glargin (lantus) là loại đồng phân insulin có tác dụng kéo dài 24 giờ, hấp thu ổn định, gần như không có đỉnh tác dụng, do đó được sử dụng làm insulin nền tốt hơn, ít gây hạ đường huyết.
Các dạng thuốc và dụng cụ tiêm
Một người bệnh có thể phải dùng nhiều loại insulin trong một ngày, nên cần biết rõ mình đang tiêm loại insulin nào, loại xi-lanh nào để tránh tiêm nhầm.
Dạng lọ insulin dùng bơm tiêm insulin (xi-lanh): Nồng độ insulin dựa theo số đơn vị trong 1 ml. Loại 1ml có 40 đơn vị insulin đựng trong 1 lọ 10ml (400 đơn vị insulin/lọ). Loại 1ml có 100 đơn vị insulin đựng trong 1 lọ 10ml (1000 đơn vị insulin/lọ).
Nếu dùng loại insulin có 100 đơn vị/ml thì sử dụng loại bơm tiêm insulin 0.3ml (có 30 vạch trên bơm tiêm); 0.5ml (có 50 vạch trên bơm tiêm). Ở các bơm tiêm này, 1 vạch trên bơm tiêm tương ứng với 1 đơn vị insulin.
Nếu dùng loại insulin có 40 đơn vị/ml thì sử dụng loại bơm tiêm 1ml có 80 vạch trên thân bơm tiêm (2 vạch tương đương với 1 đơn vị insulin) hoặc dùng loại 1ml có 40 vạch trên thân bơm tiêm (1 vạch tương đương với một đơn vị insulin). Bơm tiêm 40 đơn vị thường có nắp đỏ.
Dạng bút tiêm insulin: 1ml có 100 đơn vị insulin đóng trong ống 3 ml (300 đơn vị insulin/ống). Vì vậy nên hỏi ý kiến bác sĩ khi dùng để mua đúng loại bơm tiêm phù hợp với lọ thuốc Insulin để không tiêm sai liều thuốc chỉ định.
Tiêm sai dễ hại
TS.BS Nguyễn Quang Bảy, Trưởng Khoa Nội tiết Đái tháo đường, Bệnh viện Bạch Mai nhấn mạnh, tất cả các bệnh nhân đái tháo đường typ 1 và khoảng 30 - 40% các bệnh nhân đái tháo đường typ 2 cần điều trị bằng insulin, từ 1 – 4 mũi/ngày.
Những bệnh nhân này có nguy cơ cao bị tăng hoặc hạ đường huyết quá mức, đặc biệt trong dịp Tết, một số phải nhập viện cấp cứu vì hiểu sai về điều trị insulin. Để có kỳ nghỉ Tết vui vẻ và khỏe mạnh, các bệnh nhân đái tháo đường cần chú ý những điểm sau:
Ăn sau khi tiêm, tuyệt đối không bỏ mũi ngay cả khi ốm, mệt
Luôn nhớ phải ăn sau khi tiêm từ 10 - 30 phút, tùy loại insulin. Không tiêm khi chưa có/chưa thấy đồ ăn. Tuyệt đối tránh tiêm xong rồi mới đi tìm/chế biến đồ ăn vì sẽ có nguy cơ bị hạ đường huyết.
Ngay cả khi bị ốm, sốt, mệt nhiều hay ăn kém, buồn nôn cũng không được bỏ mũi tiêm insulin. Lưu ý là khi bị ốm sốt thì đường huyết sẽ tăng cao dù ăn ít hay không ăn.
Không tự động bỏ hay bớt mũi tiêm insulin. Nếu không thể tiêm được trước ăn thì có thể tiêm bù vào ngay sau bữa ăn.
Các loại insulin đều có thời gian tác dụng nhất định, nên khi 1 mũi tiêm hết tác dụng thì sẽ cần đưa thêm vào 1 mũi insulin mới. Vì vậy dù ngày Tết thì bệnh nhân đái tháo đường vẫn cần tiêm đúng giờ như ngày thường, tất nhiên có thể sớm hoặc chậm hơn 30 – 60 phút.
Không được tăng liều thuốc uống để bù cho mũi tiêm insulin vì các thuốc uống đều có liều tối đa. Uống liều quá cao chưa chắc đã giảm được đường huyết mà lại gây tổn thương gan thận.
Khi đi chơi xa cần tính toán để mang đủ số lọ/bút insulin kèm bơm/kim tiêm thừa ít nhất 2-3 ngày để phòng khi ở thêm hoặc trục trặc tàu xe thì vẫn có đủ thuốc. Tốt nhất là mang thêm 1 lọ hoặc 1 bút insulin mỗi loại.
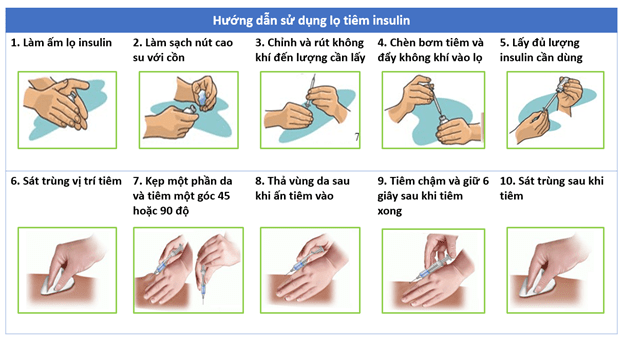
Tiêm insulin đúng kỹ thuật
Tiêm đúng vị trí ở bụng (tiêm xa rốn, không phải quanh rốn) hoặc đùi (mặt trước ngoài).
Các mũi tiêm nên cách nhau 3 cm, không được tiêm nhiều mũi chỉ ở 1 vùng hay 1 vị trí.
Dù trời lạnh vẫn phải bộc lộ rộng vùng tiêm để xác định chính xác vị trí tiêm và sát trùng đầy đủ.
Thay bơm tiêm hoặc kim tiêm thường xuyên hoặc thay hàng ngày. Khi tiêm bút, nên bỏ kim sau mũi tiêm cuối ngày, không nên để kim tiêm gắn trên bút qua đêm.
Không được vứt kim tiêm bừa bãi, phải có lọ đựng kim đã dùng để gửi đến chỗ hủy dụng cụ y tế
Biết cách chỉnh liều insulin
Duy trì đúng liều insulin bác sĩ kê nếu đường huyết đạt mục tiêu (đói từ 4,4 – 7,2 mmol/L và sau ăn < 11 mmol/L).
Cân nhắc tăng liều mũi insulin từ 1-2 đơn vị khi đường huyết (đo trước khi tiêm) cao hơn mục tiêu, ăn đồ ngọt, ăn nhiều bánh chưng hay cơm, thịt...
Cân nhắc giảm liều mũi insulin từ 2-4 đơn vị khi đường huyết (đo trước khi tiêm) thấp hơn mục tiêu, ăn ít hơn ngày thường, uống rượu nhiều, vận động nhiều hay leo núi...
Bảo quản insulin
Không cần bảo quản lạnh các lọ/bút insulin đang sử dụng. Lưu ý là lọ/bút insulin chưa sử dụng thì phải bảo quản trong ngăn mát tủ lạnh (từ 2-8 độ), nhưng lọ/bút đang dùng thì sau có thể để ở nhiệt độ dưới 30 độ C là được, do đó không nên cất lại vào tủ lạnh và cũng không cần để insulin trong phích đá hay túi có đá khô khi đi chơi xa/ dài ngày.
Khi đi chơi, tránh để ánh nắng mặt trời chiếu trực tiếp vào lọ/bút insulin.
Một số lưu ý khác
Bệnh nhân tiêm insulin cần có máy đo đường huyết cá nhân, và đo thường xuyên trong nưhnxg ngày Tết. Tốt nhất là có máy đo đường huyết liên tục (Continuos Glucose Monitoring – CGM).
Khi đi chơi xa, phải luôn có đồ ăn, kẹo... để ăn ngay khi đường huyết thấp hoặc đói nhiều.
Những người đang phải tiêm nhiều mũi insulin hàng ngày thì không nên lái xe.
Phải có ít nhất 1 người thân hoặc người đi cùng biết bệnh nhân đang tiêm insulin