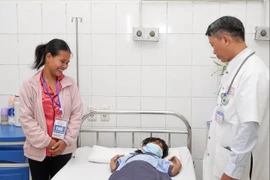
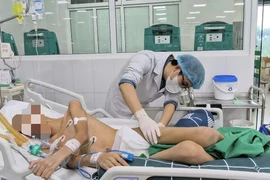
Bệnh nhân Đ.N.A (32 tuổi, ở huyện Lục Nam, Bắc Giang) cho biết, những tháng gần đây thỉnh thoảng vẫn bị ra máu nên chị nghĩ đó là kinh nguyệt bình thường. Hơn nữa, không có biểu hiện ốm nghén hay các dấu hiệu mang thai như 3 lần trước vì vậy chị không biết mình đã có bầu được 22 tuần.
Người nhà thấy tăng cân nhiều nên khuyên chị thử thai. Lúc này, chị A. thử thai mới biết là có bầu. Vì 3 lần mang thai trước đều sinh mổ, bé út mới được hơn 2 tuổi, chị A. cũng không có ý định sinh thêm bé nữa. “Tôi nghĩ chắc là mình cũng mới có bầu thôi, thai nhỏ có thể tự xử lý được nên đã mua thuốc phá thai về uống. Tôi không ngờ chính sự chủ quan của mình suýt nữa đã phải đánh đổi bằng cả mạng sống”, chị nói.
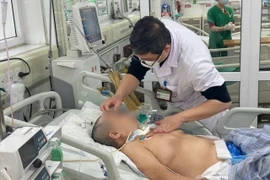
Chiều ngày 8/3, chị A. được người nhà đưa vào Bệnh viện Sản Nhi Bắc Giang cấp cứu trong tình trạng da xanh, niêm mạc nhợt, đau bụng từng cơn và ra huyết âm đạo. Qua thăm khám và siêu âm, các bác sỹ xác định bệnh nhân có thai 22 tuần doạ sảy, cơn co tử cung mau và mạnh, có huyết cục chảy ra theo đường âm đạo.
Bệnh nhân được chỉ định dùng các thuốc giảm co tích cực nhưng không thành công. Tới khoảng 22h30 ngày 8/3, thai 22 tuần tuổi đã sẩy ra ngoài âm đạo, sau khi thai xổ, huyết ra ồ ạt, kíp trực lấy rau để cầm máu đồng thời hồi sức tích cực bằng truyền dịch, truyền máu và thuốc co hồi tử cung.
Trong khi lấy rau, có một phần tổ chức rau thai bám chắc không bong lấy rất khó khăn. Sau khi lấy hết rau thấy huyết vẫn ra nhiều, bệnh nhân được siêu âm ngay tại bàn đẻ, qua hình ảnh siêu âm nhận thấy có nhiều dịch tự do trong ổ bụng.
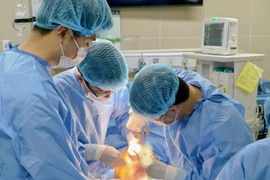
Lúc này, bệnh nhân rơi vào tình trạng sốc, huyết áp tụt còn 60/40 mmHg. Kíp trực đã hội chẩn và thống nhất chẩn đoán bệnh nhân A. bị sốc mất máu nặng do vỡ sẹo mổ tử cung (tiền sử 3 lần mổ lấy thai), sẩy thai băng huyết và rau cài răng lược. Ngay lập tức, bệnh nhân được chuyển lên Khoa Phẫu thuật Gây mê hồi sức để phẫu thuật cấp cứu, đồng thời báo động đỏ toàn viện để cứu bệnh nhân nguy kịch.
22h45ph, bệnh nhân A. được đưa vào phòng cấp cứu trong tình trạng nguy kịch, huyết áp động mạch xâm lấn chỉ đạt 60/40 mmHg, mạch nhanh 130 lần/phút, huyết âm đạo không ngừng chảy.
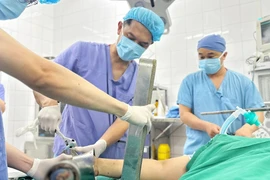
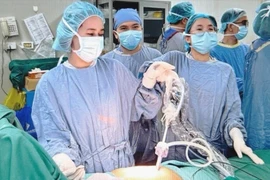
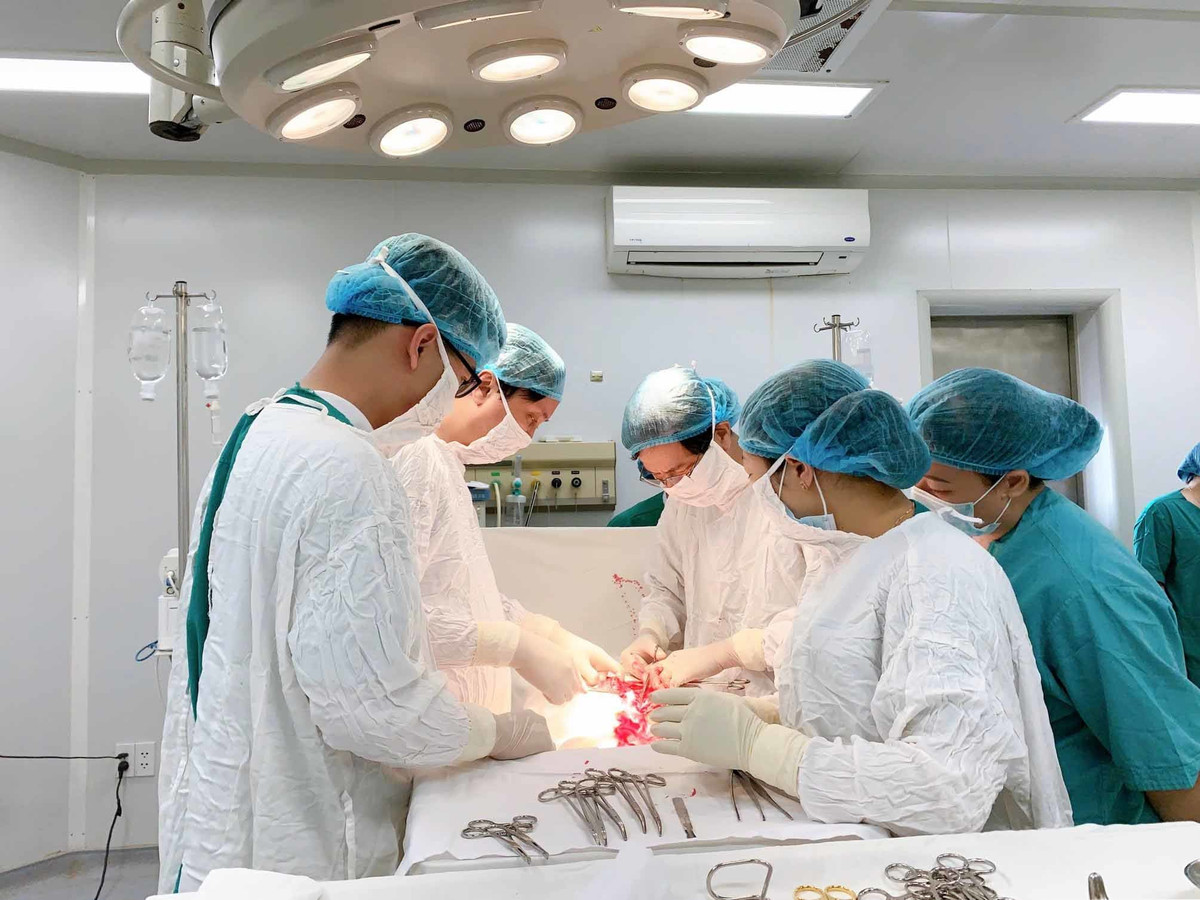
Sau khi mở bụng, thấy trong ổ bụng bệnh nhân có khoảng 500 ml máu, vị trí eo tử cung sẹo mổ cũ có 2 lỗ thủng rách thông với ổ bụng, toàn bộ sẹo mổ cũ mỏng như 1 lớp màng, các bác sỹ tiến hành cắt tử cung để cầm máu.
Lúc này, bệnh nhân đã trong tình trạng truỵ tim mạch rồi ngừng tim. Điều khó khăn nhất lúc này là bệnh nhân bị băng huyết rất nặng cần lượng lớn nhóm máu O để truyền, tuy nhiên kho máu dự trữ của bệnh viện tại thời điểm cấp cứu bệnh nhân chỉ còn 5 đơn vị máu nhóm O và đã truyền cho bệnh nhân A. hết cả 5 đơn vị (1.750 ml máu). Bên cạnh đó, xe cấp cứu đi lấy máu ở Viện Huyết học - Truyền máu Trung ương chưa về kịp.
Lúc này, 3 nhân viên y tế có mặt trong buổi trực gồm nữ hộ sinh Lê Thị Thanh Huyền, Nguyễn Thị Bích Huệ và điều dưỡng Ngô Quang Huy đã tình nguyện hiến 4 đơn vị máu cứu tính mạng bệnh nhân đang “ngàn cân treo sợi tóc”.
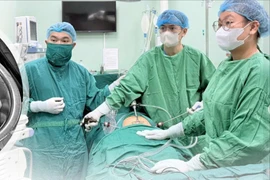
Sau 2 tiếng phẫu thuật, kiểm tra thấy âm đạo có nhiều huyết đỏ tươi từ trong cổ tử cung chảy ra, dù đã khâu ép mặt trước và mặt sau cổ tử cung nhưng huyết vẫn tiếp tục chảy, để đảm bảo an toàn tính mạng cho bệnh nhân, kíp phẫu thuật đã mời BS CKII Lê Công Tước, Giám đốc Bệnh viện vào trực tiếp phẫu thuật cấp cứu bệnh nhân.
BS Lê Công Tước nhận định đây là một ca bệnh cực kỳ phức tạp, việc cắt nốt mỏm cắt tử cung để cầm máu cho bệnh nhân không phải điều đơn giản bởi bệnh nhân A. từng có tiền sử phẫu thuật lấy thai 3 lần, tử cung đã dính chặt vào các tạng (nhất là bàng quang và niệu quản) nên việc gỡ dính để cắt nốt mỏm cắt tử cung để cầm máu mà không làm tổn thương các tạng xung quanh là việc vô cùng khó khăn.
Hơn nữa, bệnh nhân này đã bị băng huyết rất nặng dẫn tới rối loạn đông máu nặng khiến diện phẫu thuật bóc tách và gỡ dính từ thành bụng cho đến các mỏm cắt trước đây đã cầm máu nay chảy máu trở lại và rất khó cầm.
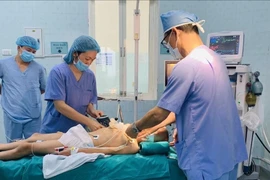
Vậy nên dù chỉ 1 mao mạch nhỏ li ti chảy máu cũng sẽ gây chảy máu đe doạ tính mạng. Bởi vậy việc phẫu thuật cầm máu phải cực kỳ tỉ mỉ, cẩn thận mới thành công. Song song với quá trình phẫu thuật là hồi sức tích cực, bệnh nhân tiếp tục được sử dụng thuốc vận mạch để chống truỵ tim mạch, truyền 6 đơn vị khối hồng cầu và 5 đơn vị huyết tương.
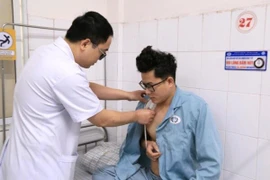
Kết quả, sau hơn 7 tiếng căng thẳng trong phòng phẫu thuật, bệnh nhân A. thoát khỏi cơn nguy kịch, cầm máu an toàn.
Sau mổ, do tình trạng bệnh nhân nặng nên vẫn phải duy trì thở máy xâm nhập qua ống nội khí quản 14 tiếng rồi chuyển qua thở Oxy. Ngày 25/3, bệnh nhân khoẻ mạnh, được xuất viện.
Hiện nay, khi có ý định phá thai, thay vì đến các bệnh viện hay cơ sở y tế chuyên khoa để được thăm khám và tư vấn biện pháp can thiệp phù hợp, nhiều chị em phụ nữ tự ý mua thuốc phá thai về uống tại nhà hoặc áp dụng các bài thuốc truyền miệng trong dân gian với mong muốn sổ thai ra ngoài. Tuy nhiên, việc làm này rất nguy hiểm, tiềm ẩn nhiều nguy cơ đe dọa tính mạng của người mẹ nếu có biến chứng xảy ra.
Theo Bác sỹ CKII Lê Công Tước, Giám đốc Bệnh viện Sản Nhi Bắc Giang, thông thường phá thai bằng thuốc được chỉ định khi thai dưới 7 tuần tuổi, siêu âm thai phải làm tổ trong buồng tử cung và người mẹ không mắc các bệnh lý như tim mạch hay các bệnh về máu khác…
Thuốc sẽ không có hiệu quả đối với trường hợp thai nhi ngoài tử cung. Phương pháp phá thai bằng thuốc (phá thai nội khoa) được đánh giá an toàn, hiệu quả nhưng với điều kiện tiên quyết là phải được thực hiện dưới sự chỉ định và theo dõi sát sao của bác sỹ sản khoa tại các cơ sở y tế.
Thai phụ không được tự ý mua thuốc về phá thai tại nhà vì rất dễ xảy ra tai biến băng huyết, nhiễm trùng đe dọa nghiêm trọng tới sức khỏe, tính mạng của bản thân. Sau khi phá thai cũng cần có chế độ nghỉ ngơi hợp lý, bổ sung dinh dưỡng đầy đủ để cơ thể nhanh hồi phục, đồng thời nên đi tái khám theo hướng dẫn của bác sỹ để tránh gặp phải những biến chứng ảnh hưởng đến sức khoẻ sinh sản sau này.